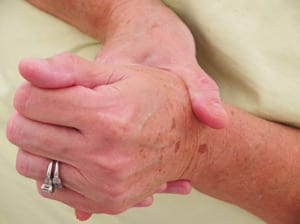
 Reuma is een verzamelnaam voor plusminus 132 aandoeningen aan de gewrichten, beenderen, pezen en gewrichtsbanden. Bekende voorbeelden van reumatische aandoeningen zijn ontstekingsreuma, weke delen-reuma en slijtage-reuma (artrose). Reumatoïde artritis (RA) is een chronische en zeer pijnlijke en belemmerende vorm van ontstekingsreuma die tot nog toe ongeneeslijk is. Daarom hierbij 7 praktische tips m.b.t. reumatoïde artritis…
Reuma is een verzamelnaam voor plusminus 132 aandoeningen aan de gewrichten, beenderen, pezen en gewrichtsbanden. Bekende voorbeelden van reumatische aandoeningen zijn ontstekingsreuma, weke delen-reuma en slijtage-reuma (artrose). Reumatoïde artritis (RA) is een chronische en zeer pijnlijke en belemmerende vorm van ontstekingsreuma die tot nog toe ongeneeslijk is. Daarom hierbij 7 praktische tips m.b.t. reumatoïde artritis…
1. Symptomen van artritis herkennen
Reumatoïde artritis gaat gepaard met allerlei reumatische klachten. Niet iedere reumatische artritis-patiënt ervaart dezelfde symptomen. Daarnaast verschillen de hevigheid, de frequentie, de volgorde en de locaties van de reumatische symptomen sterk van patiënt tot patiënt. De bekendste voorbeelden van typische reuma-gerelateerde klachten zijn:
- Hevige gewrichtspijn
- (Ochtend)stijfheid van gewrichten
- Roodheid van gewrichten
- (Plotseling) gezwollen gewrichten
- Extreme vermoeidheid
- Griepachtige klachten (malaise e.a.)
- Anemie (bloedarmoede)
- Symmetrische gewrichtsklachten (bijv. linker wijsvinger + rechter wijsvinger)
2. Reumatoloog bezoeken
Reumatoïde artritis wordt ook wel reumatische artritis of arthritis (Engels) genoemd. Reumatische artritis manifesteert zich door het hele lichaam, maar komt het meest voor in handen, voeten, knieën, polsen en enkels. Als je het idee hebt dat je lijdt aan reumatoïde artritis, bezoek dan allereerst je huisarts en vraag eventueel direct om een doorverwijzing naar een reumatoloog. Een reumatoloog kan je als geen ander adviseren over (de symptomen van) reumatische artritis.
3. Naar je lichaam luisteren
Reumatoïde artritis is een aandoening die gepaard gaat met uiterst pijnlijke gewrichtsontstekingen. Deze ontstekingen worden veroorzaakt door een fout in het immuunsysteem, waardoor het interne afweermechanisme de eigen lichaamscellen aanvalt. Het defect heeft te maken met de ontstekings-stimulerende stof TNF (tumornecrosefactor), maar de exacte oorzaak van reumatische artritis is nog steeds niet bekend. Mensen die lijden aan reumatoïde artritis worden dus tot op zekere hoogte gedwongen om zich aan te passen aan hun ziekte. Het is dan ook zeer belangrijk om naar je lichaam te blijven luisteren.
4. Praktische aanpassingen doorvoeren
Er zijn tegenwoordig talloze praktische hulpmiddelen verkrijgbaar die bepaalde handelingen voor reumapatiënten makkelijker maken. Enkele voorbeelden hiervan zijn:
- Tabletten-uitdrukker & tabletten-splijter
- Medicijn-doseerdoos
- Telefoon met grote knoppen/toetsen
- Gebruiksvoorwerpen met verdikte handvatten
- Evt. handvat-verdikkers
- Loophulpmiddelen
- Aangepast vervoer
- Aangepaste stoel: ‘trippelstoel‘
- Elektrisch c.q. elektronisch mes
- Gehoekte messen met extra brede zaaghandvatten
- Werk- en snijplanken met zuignappen of klemsteunen
- ‘Pottenwipper‘ + alles-opener voor flesdoppen en potdeksels
- Anti-slipmatjes onder borden en pannen
- Afgietdeksels
- Kopjes met (grote) oren
- Melkpak-opener
- Etc. etc. etc.
Hoewel het gebruik van hulpmiddelen confronterend kan zijn, kan het je leven enorm vergemakkelijken. Een ergotherapeut, reumatoloog of reumaconsulent kan er bovendien voor zorgen dat hulpmiddelen (deels) worden vergoed door je zorgverzekeraar.
5. Vergroeiingen corrigeren
Door voortschrijdende ontstekingen worden gewrichten steeds heviger aangetast. De ruimte tussen de gewrichtsdelen wordt alsmaar kleiner en kan op den duur zelfs helemaal verdwijnen. Hierdoor kunnen typerende reumatische vergroeiingen ontstaan, waardoor gewrichten hun natuurlijke beweging niet meer kunnen maken. Ook komt het voor dat men bijvoorbeeld geen “normale” schoenen meer kan dragen door vergroeiing van de tenen. In sommige gevallen kunnen vergroeiingen (operatief) worden rechtgezet of is dit zelfs uit medisch oogpunt noodzakelijk.
6. Positief blijven bij artritis
Reumatoïde artritis is een grillige en onvoorspelbare aandoening. Zo kun je ’s avonds zorgeloos naar bed gaan en de volgende ochtend met helse pijn en doodmoe opstaan. Dit maakt het erg lastig om met reumatische artritis om te gaan. Toch is het enorm belangrijk om niet bij de pakken neer te zitten en te leven van dag tot dag… Hoe moeilijk dat ook moge zijn. Het is zelfs uiterst belangrijk om in beweging te blijven, want “rust roest” in geval van RA.
7. Artritis-medicatie gebruiken
Hoewel reumatoïde artritis tot nog toe ongeneeslijk is gebleken, kunnen de reumatische klachten en symptomen wel worden bestreden en onderdrukt m.b.v. medicijnen. De belangrijkste voorbeelden hiervan zijn:
- Capsaïcine crème
- Ontstekingsremmende pijnstillers (NSAID’s): o.a. ibuprofen, aceclofenac, carbasalaatcalcium, celecoxib, diclofenac & etoricoxib
- Bijnierschorshormonen c.q. corticosteroïden: o.a. dexamethason, prednison, prednisolon & triamconolon
- DMARD’s: o.a. methotrexaat, chloroquine, hydroxychloroquine, sulfasalazine, aurothiomalaat, infliximab, etanercept, abatacept, anakinra, azathioprine, leflunomide, penicillamine & ciclosporine
Tot slot
Volgens sommigen kan ook een bepaald voedingspatroon werkzaam zijn ter voorkoming of behandeling van reumatoïde artritis (RA). Sommigen zweren zelfs bij het ‘Artritis Dieet’.
Heb jij ervaring met reumatoide artritis of aanverwante ontstekingsreuma of reumatische aandoeningen? Deel hieronder jouw vragen, bevindingen en tips!








6 comments
jollie
30 april 2018ik heb reumatische artritis en veel pijn in mijn pols en vingers prednison kan ik niet goed verdragen is er misschien iemand die het op natuur gewijde middelen van de ontstekingen af is alle tips zijn welkom!
iris
21 maart 2014Na wat zoekwerk van mijn bloedwaarden door jarenlange extreme vermoeidheid kom ik hier uit. Ik herken wel wat van de symptomen en vroeg mij af wat de kans is als je HLAb27 RF ACCP positief scoort op reuma? Na jarenlang zelf zoeken naar voornamelijk de klacht vermoeidheid ben ik maar zelf gaan dokteren omdat ik niet geloof dat het (omdat niemand wat kan vinden) maar gezocht moet worden in ‘het zit tussen de oren’. Ik kwam daardoor bij toeval deze uitslagen tegen die blijkbaar al 6 jaar geleden bekend waren…
anton
13 januari 2014Bij mij werkt Dexamethason heel goed. Wel oppassen met dit medicijn is mij verteld, dus niet langdurig gebruiken. Ook heb ik er een antibiotica kuur naast ik heb het gevoel dat deze beide bij mij samen de sleutel zijn voor mijn klachten. Omdat ik ook huidklachten heb op 1 plaats op het onderbeen denk ik dat de antibiotica hier hun werk doen. Dit geneest in combi met deze medicijnen. Mijn diagnose is reumatoïde artritis, dus het geneest niet maar ik kan weer normaal doen wanneer ik dit medicijn gebruik. Nogmaals, ’t is een heftig medicijn, maar voor mij een verademing. Groet en sterkte voor iedereen met deze helse pijnlijke klachten!
Van Zeist
5 augustus 2013Ik zou graag aan willen vragen: Ik loop al jaren met pijn in de benen. Als ik de vingers beweeg zijn ze ook pijnlijk. Alle spieren in m’n lijf doen zeer. Ik loop gewoon door en de andere dag ga ik kapot van de pijn. De reumatoloog zei een paar jaar geleden: ‘het is fibromyalgie’, maar de mensen die dat hebben, kenen de klachten die ik heb niet. Ik hou het soms niet uit… Wat zou ik nog kunnen doen om te laten vaststellen wat ik echt heb!?
Paul
6 augustus 2013Beste heer/mevrouw van Zeist, De klachten die je omschrijft zijn inderdaad niet (of in ieder geval niet volledig) te verklaren met fibromyalgie. Fibromyalgie is namelijk een syndroom dat betrekking heeft op bindweefsel (fibro), spieren (my) en pijn (algie). Het gaat om een cluster van chronische pijnklachten, verspreid door het hele lichaam, waarvoor (nog) geen duidelijke oorzaak kan worden aangewezen. Bepalend voor de diagnose fibromyalgie is de drukpuntgevoeligheid van 11 tot 18 specifieke plekken op het lichaam, de zogenaamde “tenderpoints”. Deze punten komen altijd twee aan twee voor: 2 op de keel, 2 onder de sleutelbeenderen, 4 net boven de knieën: 2 aan de buitenzijde, 2 aan de binnenzijde; 2 bovenaan in de nek; 2 op de middenrug; 2 op de onderrug; 2 onder de schouderbladen; 2 achter de elleboog. Als 11 van de 18 punten pijnlijk zijn, wordt de diagnose fibromyalgie gesteld. Verdere klachten kunnen zijn hoofdpijn, slaapstoornissen, pijn in de gewrichten, gevoeligheid voor kou, kaakpijn, problemen met de blaas, depressies, slecht geheugenstoornissen, concentratiestoornissen, huidirritaties, een onbehaaglijk, griepachtig gevoel (malaise) met spierpijn etc. Als al je spieren pijn doen, en dus niet specifiek de “fibromyalgie-punten”, zou er naar alle waarschijnlijkheid meer aan de hand moeten of in ieder geval kunnen zijn. Een second opinion aanvragen zou raadzaam kunnen zijn… Groeten & heel veel sterkte, Paul
Monica
13 december 2014Bij mij wed eerst ook fibromyalgie geconstateerd. Maar nu een paar jaar later blijkt het toch reumatische artritis te zijn…